
האם האזור הרדיולוצנטי הסב-חודי היא דלקת או צלקת
מדובר בשאלה העולה תדיר. איתור אזורים רדיולצנטים הממוקמים סביב קצה השורש היא ארוע שגרתי.
קביעה כי מדובר בצלקת, משמעותה בחירה בחלופת טיפול של מעקב. אבל במציאות היום-יומית המטופל, דפקטו, מקבל המלצה שלא לטפל, מעקב חצי שנתי לא מבוצע ולאחר מספר שנים, בייחוד במקרים בהם אין התלקחויות, הנזק הגרמי מצטבר לחסר משמעותי בלסת עם פגיעה בפלטות קורטיקליות ובאזורים של שיניים סמוכות.
איתור אזור רדיולוצנטי מחייב איבוד מסת עצם מינמאלית
כשאנו מתארים ריפוי סב-חודי כריפוי עם צלקת, אני מתכוונים למקרה ייחודי בו לאחר ריפוי מלא נותר אזור רדיולוצנטי קטן סב-חודי.
כדי לאתר דלקת סב-חודית, יש צורך באיבוד אחוז מינימאלי של עצם כדי שנוכל להבחין בשוני בין המצב הדלקתי החסר והאזור התקין הסמוך לו. איבוד עצם סב-חודי בעצם הספונגיוזית אינו מספק בדר"כ את התוצאה הקריטית (כ 30% ירידה בהסתיידות הרקמתית) ואנו בדר"כ נוכל לאתר אזור רדיולוצנטי סב-חודי רק לאחר ספיגה בעצם הקורטיקלית הצפופה.
למשל, אנחנו נאתר דלקת בשורש מזיאלי של טוחנת ראשונה תחתונה ביתר קלות מאשר בשורש דיסטלי מכיוון ומיקום קצה השורש המזיאלי קרוב יותר לעצם הקורטיקלית הבוקלית. באופן זה מתרחשת ספיגה מהירה יותר של הפלטה והניגודיות עולה בהתאם. בשורש הדיסטלי הממוקם באמצע הלסת בתוך עצם ספונגיוזית הניגודיות עולה לאט יותר ולכן תאותר מאוחר יותר.
כלומר, במשך תקופה ארוכה, פועלת הדלקת ללא נראות רנטגנית מתחת לפני השטח.
3 מקרים קלינים
המשותף לשלושת המקרים הם :
- כולן נשים
- כולן היו במעקב.
- מידי התלקחות לקחו כיסוי אנטיביוטי
- שתיים מהשלוש עברו "אפיסקטומי" לקוי, לא ע"י מומחה לטיפולי שורש.
השונה בין שלושת המקרים הוא שבמקרה השלישי גם הכתרים היו לקויים והיתה כוונה להחליפם ולכן הגישה הטיפולית היתה טיפול חוזר שאינו כירורגי.
בשני המקרים הראשונים השיקום היה תקין ומכיוון ובוצע ניסיון לטיפול כירורגי שכלל חיתוך קצה השורש, החלופה המתאימה היתה טיפול שורש חוזר כירורגי, אפיסקטומי.
מקרה ראשון
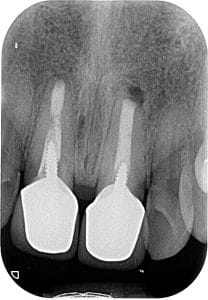
שן #11 עם דלקת סב-חודית שקטה (אסימפטומטית). שן #21 עברה "אפיסקטומי" לא ע"י אנדודונט ולא בשיטה המודרנית. הנזק הגרמי שהצטבר משמעותי.
מקרה שני
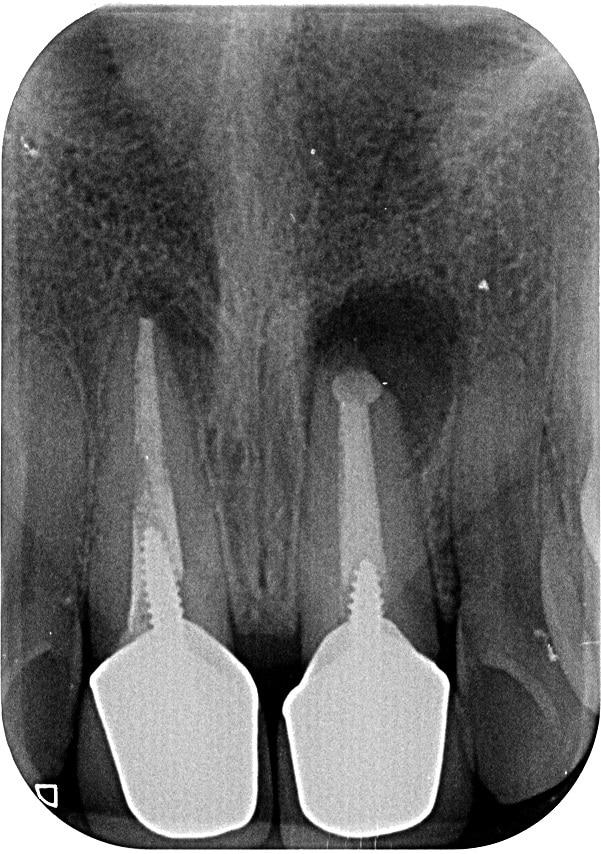
כל הרביעייה הקדמית עברה טיפולים אנדודונטים כושלים. בכל השיניים בוצעו בתעלות מבנים מרוכבים עמוקים וקשים להסרה.
בסיטי ניתן לאתר דלקת בכל הרביעייה.
בשן #11 בוצע ניסיון "אפיסקטומי" וניתן לאתר דלקת גם בקצה השורש וגם ליד חומר האיטום ה"רטרוגרדי" שבוצע בניקוב כותרתי יותר.
מקרה שלישי
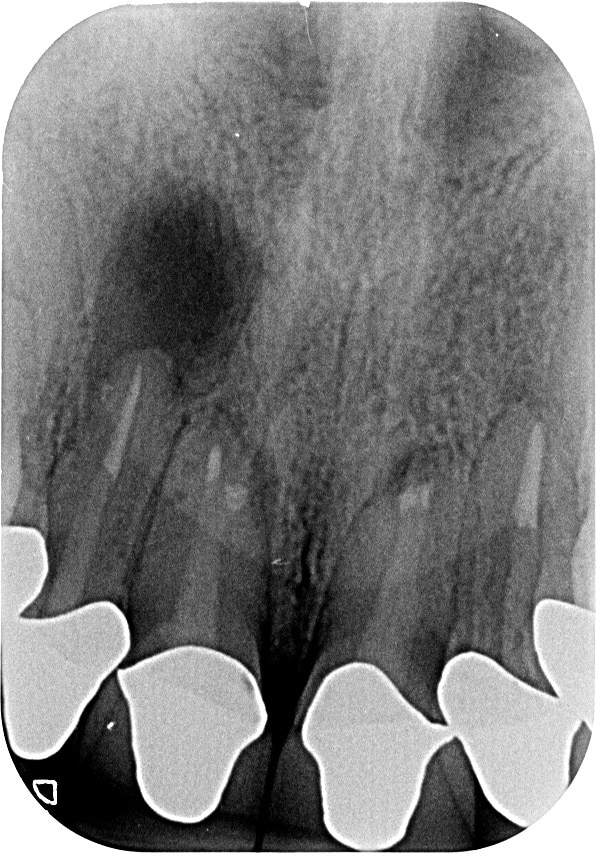
בשן #21 קיימת דלקת צידית מזיאלית ובצד ימין אזור רדיולוצנטי גדול מאד הכולל קצה השורש של שיניים #11 ו #12.
היא הופנתה לטיפול שורש בשן #12 וטיפולי שורש חוזר בשן #11.
טיפולי השורש לקויים
מאפיינים רנטגנים לאיתור מצב סב-חודי
אבחנה רנטגנית היא נושא חשוב הדורש למידה והתמקצעות במהלך השנים קליניות. אבחנה של דלקת סב-חודית אינה מדע מדויק והיא מושפעת מגורמים רבים. חלקם תלויים באובייקט, חלקם תלויים במכשור וחלקם תלויים בגורמים הקשורים למאבחן.
האלמנטים החשובים לאיתור דלקת סב-חודית הם:
- עובי הלסת
- עובי העצם הקורטיקלית
- מיקום קצה השורש בלסת
- רמת הסתיידות הלסת
- מיומנות הרופא המאבחן
- איכות הצילום
- זווית הצילום
- סוג ההדמיה (פ"א או סיטי)
- היסטוריה רנטגנית (השוואה)
אחד האלמנטים החשובים ביותר הוא בחינת המצב הרנטגני יחסית למצבים קודמים שנעשו עם מכשור דומה ובזווית דומה. כאשר אני בוחן צילום אבחנתי של המטופל שלי, שבוצע בעזרת אותו המכשור, עם אותו מחזיק צילום ובאותה הזווית, אני מסוגל לבצע השוואה מיטבית ולכן הסיכוי להגיע למסקנה נכונה עולה משמעותית.
זו הסיבה שמטופלים, שעוברים רבות בין רופאים מטפלים, יפלו בין כיסאות, כלומר, האבחנה של הדלקת והטיפול בה יתאחרו מאד.
שאלו את עצמכם, כיצד הגיעו 3 המתרפאות לנזק גדול כל כך ומדוע לא טופלו קודם לכן.
מקרה ראשון
בצילום האבחנתי ניתן לאתר דלקת בגודל "בינוני" בשן #21 ודלקת "קטנה" בשן #11.
בשן #21 נראה שבוצע ניסיון כושל ל"אפיסקטומי". ניתן לראות שהטיפול בוצע ע"י רופא שאינו מומחה בטיפולי שורש מכיוון וקיימת הכנת מינימאלי אפיקלית רטרוגרדית, בסיטי ניתן לאתר חיתוך משמעותי ועם שיפוע חזק של השורש.
גודל החסר הגרמי שניתן לאתר בסיטי משמעותית גדול יותר מהרושם הראשוני שנתן הצילום הפרי-אפיקלי הדו-ממדי. פלטה בוקלית חסרה מאד אך פלטה פלטינלית קיימת בשלמותה.
ריפוי הוא תהליך הפוך ולכן נתון למגבלות דומות
התהליך ההפוך, אם כך, בעל מאפיינים זהים.
כדי להיות מסוגלים לומר בוודאות כי, לאחר טיפול, מתרחש כאן תהליך ריפוי ולבסוף לקבוע כי התרחש ריפוי מלא, עלינו לבחון צילום אבחנתי דלקתי ולהשוות אותו למצב העכשווי. על המצב לחזור לקדמותו, כלומר, על האזור הסב-חודי לחזור למצב חסר גרמי הקטן מיכולת האבחנה הרנטגנית שלנו. במצבים רבים ממשיכה דלקת היסטולוגית אך מבחינת הקלינאי התרחש ריפוי מלא.
תהליך הריפוי מתרחש בשולי העצם הבריאה המקיפה את אזור הריקמה הדלקתית המרכזית. הריפוי, אם כך, מתרחש מאזור פריפרי פנימה. ככל שיש יותר קירות גרמיים בהיקף הנגע הדלקתי, כך יגבר הסיכוי למילוי מקסימאלי, מלא ומיטבי לאחר ריפוי מלא.
מקרה שני
בצילום אבחנתי ניתן לאתר דלקת נרחבת סב-חודית לשן #12. בשיניים #11 ו
#21 בוצע ניסיון כושל לביצוע "אפיסקטומי" בשיטה הישנה ולא בשיטה המודרנית.
בשן #11 ביצעו הכנה באזור שליש אפיקלי של השורש וניקבו אותו.
הוחלט לבצע את הטיפול בשני ניתוחים, עקב מורכבות הבעיות.
בניתוח הראשון ביצעתי אפיסקטומי בשן #12 וניסיון אפיסקטומי חוזר בשן #11.
לאחר מספר חודשים ניצפתה מגמת ריפוי יפה בשן #12 ובשן #11 החמרה. החלטתי לבצע ניסיון נוסף לתיקון הניקוב בשן#11 במהלך הגישה הכירורגית לשיניים #21 ו #22.
במהלך הביקורות התברר כי הושג ריפוי יפה בכל השיניים מלבד שן #11 ולכן היא נעקרה.
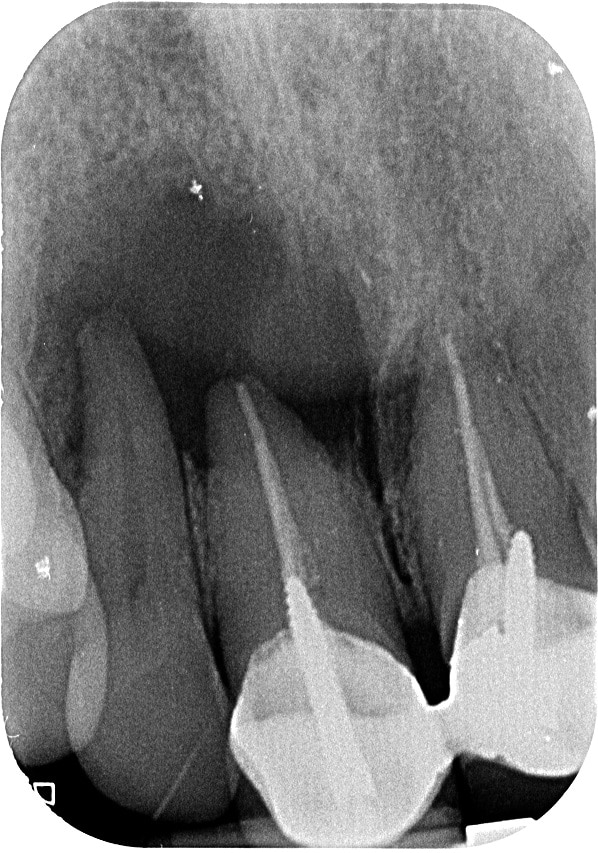
בשן #12 נותר אזור קטן רדיולוצנטי ליד אך לא צמוד לקצה השורש.
בסיטי שבוצע לצורך שיקומי ניתן להבין מדוע. מרכז הנגע עבר ריפוי עם רקמת חיבור רדיולוצנטית. במישוש קליני אין שקע ואין סימן חיצוני לחסר.
מה זה ריפוי עם צלקת
באופן רגיל, תהליך ריפוי מתחיל כאשר קיימים כל הקירות הגרמיים בהיקף האזור הדלקתי. אם קיים חסר בקיר אחד הוא יהיה דר"כ בעצם הקורטיקלית הקרובה לשורש. למשל בעצם הבוקלית בשורשים בוקלים ובעצם פלטינלית בשורש עם מיקום פלטינלי.
כאשר המצב ההתחלתי כלל פנסטרציה בפלטה אחת, הריפוי יסתיים בדר"כ במילוי רנטגני מלא. קלינית, ספק אם נוכל לאתר שקע קטן במישוש האזור שעבר ריפוי. שקע זה יהיה ללא מאפיינים מספקים רנטגניים כדי להיות מאותר בצילום פרי-אפיקלי.
כאשר ריפוי מתחיל לאחר איבוד גרמי מסיבי, הכולל איבוד משמעותי (לא פנסטרציה קטנה) של פלטות באופן דו-צידי, תהליך הריפוי יתארך זמן רב. במהלך הריפוי מתרחשת תחרות בגבול הנגע, בייחוד באזור הפלטות, בין ריפוי ברקמה הקשה (רדיואופקית) וחדירת רקמת חיבור רכה (רדיולוצנטית).
מקרה שלישי
רציתי להביא את המקרה הזה כדי להמחיש כי למרות שכאן החסר הגרמי הוא הגדול ביותר, לא צפוי להישאר אזור עם ריפוי צלקתי. צלקת הינה מושג ששמור ברוב מוחלט של המקרים לריפוי פוסט-כירורגי.
המטופלת הגיעה אליי לצורך טיפול שורש בשן #12 וביצוע חט"ש בשן #11.
אני איתרתי דלקת בשתי הצנטרליות כאשר שן #12 נבדקה והיתה ויטלית.
מהלך החט"ש בשן #21 היה סטנדרטי אך במהלך החט"ש בשן #11 לא ניתן היה ליבש את התעלה.
החלטתי לחרוג ממנהגי ולבצע חבישה, ולחזור לביצוע האיטום לאחר כחודשיים כשבפועל, האיטום בוצע כ 4 חודשים לאחר תום החבישה.
יש לציין שמטרת החבישה היא להימנע מהשארת התעלה ריקה בתקופת ההמתנה עד ל"התייבשות" הדלקת והפסקת ההפרשות.
במהלך הביקורות, ניתן להבחין במגמת ריפוי. מגמה זו תוביל להערכתי לריפוי מלא ללא סימנים שאריים רקמתיים ורנטגנים.
לצערי, הונחו יתדות ולא בוצע מבנה עם יתד מרוכבים למרות ההמלצות שלי.
תוצאות התחרות ומשמעותן
ריפוי סב-חודי לאחר טיפול שורש חוזר
ברוב המקרים אין פגיעה משמעותית דו-צידי בפלטות הקורטיקליות.
גם במצבים בהם קיימת פנסטרציה דו-צידית, היא בדר"כ קטנה ולכן תוצאת ריפוי, לאחר טיפול שורש חוזר, תכלול מראה רנטגני רדיואופקי מלא. תהליך זה יכול להתרחש במשך שנים אבל בסופו של דבר, המצב הסב-חודי הרנטגני יחזור למצב תקין.
ניתן לכן לומר כי, אין ריפוי עם צלקת לאחר טיפול שורש חוזר שאינו כירורגי
ריפוי סב-חודי לאחר אפיסקטומי
לאחר אפיסקטומי המצב קצת שונה. במהלך הניתוח אנו מרחיבים את הפנסטרציה הקיימת או יוצרים פנסטרציה כאשר הדלקת ממוקמת בעצם הספונגיוזית. אנו עושים זאת כדי לשפר את יכולתנו לראות ולטפל בקצה השורש.
דבר שני הוא סילוק רקמת הדלקת יחד עם תאי מערכת החיסון המשופעלים לספיגת עצם. בסיום ההכנה הרטרוגרדית מתמלאת הקריפטה הגרמית בקריש דם המתייצב ומשמש כמטריצה לריפוי הגרמי העתידי.
מצד אחד, מהירות הריפוי הגרמי לאחר אפיסקטומי כפולה. הסרת רקמת הגרעון הסב-חודית הכוללת סילוק תאי דלקת סב-חודיים, מאיצה את מהירות הריפוי. אנו נראה ריפוי מלא לאחר 3 חודשים. ריפוי לאחר חידוש טיפול שורש נראה לאחר 6 חודשים ויותר.
מן הצד השני, הרחבת הפנסטרציה והשארת קריש הדם ללא הגנה (במידה ולא משתמשים בתחליפי עצם וממברנה) מאפשרים פלישת רקמת חיבור.
מה זה צלקת אם כך?
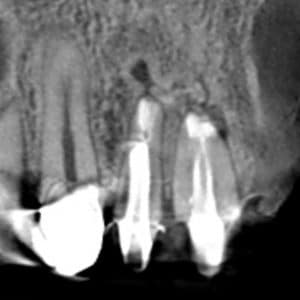
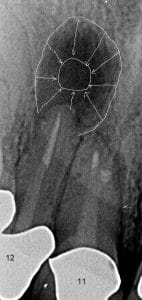
החתך הפרונטלי של הסיטי ממחיש את שהתרחש במהלך הריפוי הגרמי.
נותר במרכז אזור הריפוי חסר גרמי קטן בממדים מזיו-דיסטלי ואפיקו-קורונלי. במימד הבוקו-פלטינלי קיימת דמוי תעלה מאזור הפנסטרציה הבוקלית ועד הפנסטרציה הפלטינלית. התעלה מלאה ברקמת חיבור.
אזור קצה השורש עבר ריפוי מלא. כלומר ניתן לומר בוודאות כי אין יותר דלקת. האזור הדלקתי התמלא ברקמה פיברוטית (רקמת חיבור) ולכן אין פתולוגיה ואין צורך בהתערבות כלשהי.
כיצד נבדיל בין ריפוי עם צלקת ודלקת סב-חודית
כדי לקבוע שמדובר בריפוי עם צלקת צריכים להתקיים מספר נתונים:
- נקודת ההתחלה התאימה לפנסטרציה התחלתית דו צידית
- בוצע אפיסקטומי (לא חידוש טיפול שורש)
- מגמת הריפוי ברורה, מהירה
- נותר אזור רדיולוצנטי קטן שאינו ממורכז ועם מראה אופייני בעוד שקצה השורש נראה שעבר ריפוי תקין (מרווח PDL חזר)
לסיכום
צלקת היא ריפוי "שניוני", "לא מלא", "חסר", המתרחש לאחר אפיסקטומי במצבים של דלקת סב-חודית גדולה עם חסר פלטות קורטיקליות דו-צידי.
במהלך הרגנרציה הגרמית (ריפוי ראשי וראשוני), מתרחש באזור מסוים וקטן ריפוי שניוני. רקמת החיבור שנוצרה באזור נותרת גם עם השלמת תהליך הריפוי המלא ומשאירה לכן סימן רנטגני.
להערכתי, אין לכך משמעות קלינית ברוב המקרים.
הכנסת תחליפי עצם ממסכת את אזור הטיפול ואת סימני הריפוי. במקרים בהם טיפלתי, לא נותר פגם אסתטי בסיום הריפוי. ובנוסף, לאחר ריפוי מלא ניתן תמיד לבצע טיפול אסתטי, אם הוא דרוש.
לפני החלטה שלא לטפל באזור רדיולוצנטי, כדאי להתייעץ עם מומחה. ייעוץ אצל מומחה תיתן לך גיבוי מדיקו-לגאלי ולמתרפא שלך בטחון בהחלטת הטיפול.