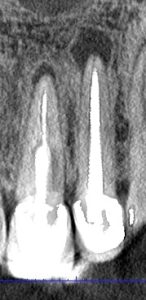
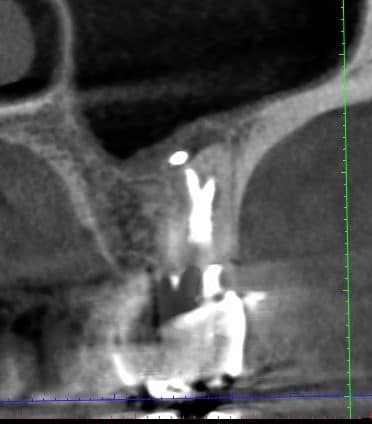
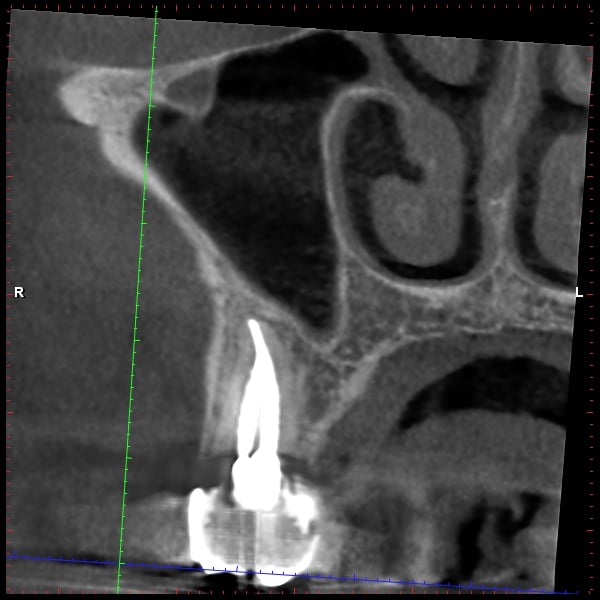
לפני מספר שנים לא נהגתי להפנות מטופלים לסיטי דנטלי, CBCT, והיום אני נוהג להפנות את כל המקרים של טיפול השורש הכירורגי, האפיסקטומי, וכן כמות משמעותית של המקרים המסובכים של טיפול השורש לסריקה מקדמית או אף במהלך הטיפול ולאחריו.
רמת הדיוק של הסריקה התלת-מימדיות עולה יחד עם ירידה בכמות הקרינה. השינויים בחומרה הביאו למהפכה עולמית בשימוש בסיטי דנטלי (CBCT). ישנן מרפאות אנדודונטיות (בעיקר בארה"ב) המבצעות סריקה רוטינית לפני כל טיפול שורש ובסיומו. כמו כן, מבצעות סריקות כצילומי ביקורת השוואתיים. אצלנו, בדומה למקובל באירופה, הסריקה הינה עדיין כלי אבחנתי מקובל, אך רק למקרים בהם הוא יהווה יתרון יחסי משמעותי לכלים הקיימים לפי המקרה הקליני הספציפי.
מכיוון ונתקלתי במקרים רבים בהם בוצעו סריקות שאינן מתאימות ובעיתוי שגוי, החלטתי לבצע סריקה מעמיקה ולפרט את כל האלמנטים הקלינים שיש לכלול בעת ההפניה לסיטי דנטלי, CBCT.
מגבלות הצילום הפרי-אפיקלי
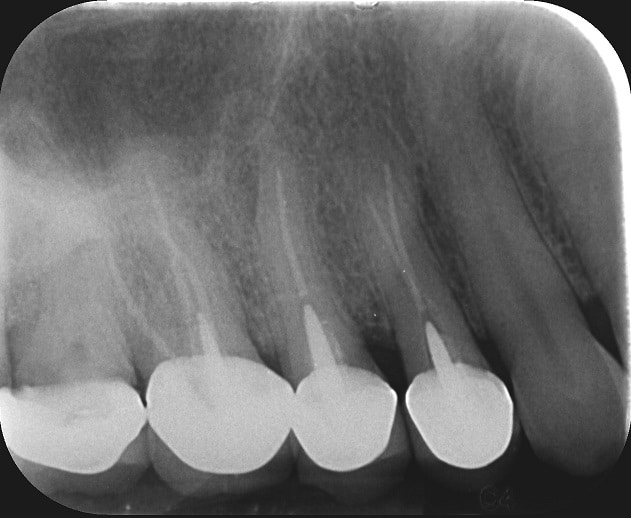
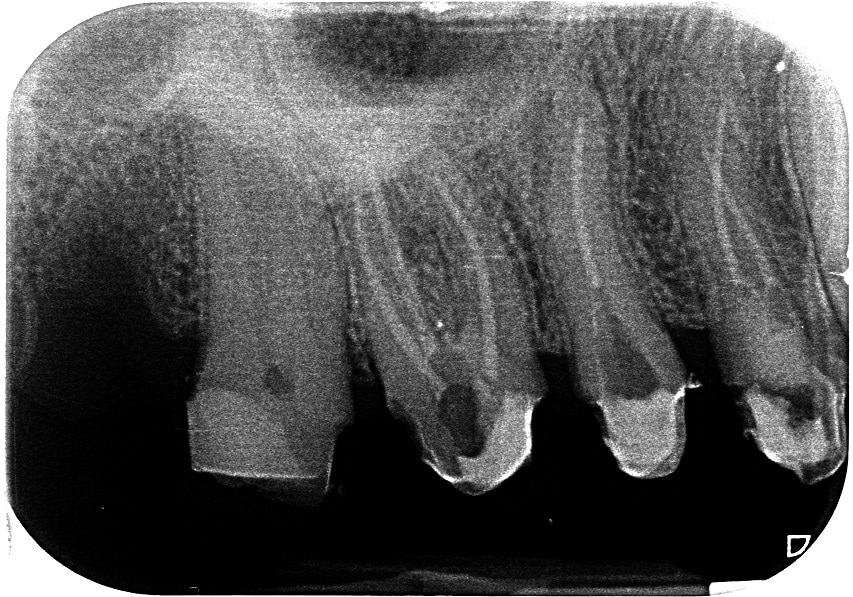
הצילום הפרי-אפיקלי הינו עדיין הכלי הרנטגני האבחנתי הראשי באנדודונטיה. שילוב של מספר זוויות מאפשר קבלת מידע תלת-מימדי שברב המקרים מספק את כל המידע הדרוש לפני ביצוע טיפול שורש או חידוש טיפול שורש.
כדי שנוכל לזהות פתולוגיה, אזור רדיולוצנטי, על הפלטה הקורטיקלית הסמוכה לעבור מספיק ספיגה. נתקשה לאתר את האזור כאשר:
- התהליך הפתולוגי "צעיר"
- מיקום קצה השורש נמצא באמצע הלסת בתוך עצם ספונגיוזית עבה.
- עובי גדול של עצם קורטיקלית.
- מיקום קצה השורש בפנסטרציה בוקלית
- סמיכות לסינוס המקסילרי כאשר מדובר בדלקת נרחבת.
אנו נאתר דלקת גדולה יותר בשורש מזיאלי של טוחנת ראשונה מנדיבורלית, שמיקומו קרוב יותר לפלטה הקורטיקלית הבוקלית, לעומת השורש הדיסטלי הממוקם יותר באמצע הלסת. בלסת עליונה באזור קדמי, לעתים על רקע חבלה או הזזה אורתודונטית, נקבל מצב בו קצה השורשים נמצאים מחוץ לעצם הקורטיקלית, מצב "הפוך" בו לא נוכל לזהות דלקת רנטגנית.

ההפנייה ל CBCT
כשמפנים פציינט לסריקה יש להגדיר את גודל השדה ואת רמת הדיוק הדרושה.
לצורך אנדודונטלי, אבחנתי, ניתן להסתפק בשדה קטן הכולל את השן המבוקשת ואת השיניים הצמודות (5×5), בניגוד לשדה המקובל של לסת שלמה – שדה בינוני, (8×8, 8×15). הקטנת השדה מצמצמת את כמות הקרינה משמעותית.
בשלב השני יש לקבוע את רמת הדיוק, רזולוציה, הדרושה. אם הצורך הוא לקבל מידע מדויק על אנטומיה חריגה יש לבקש Mode Endo. מדובר בסריקה ברזולוציה גבוהה ולכן גם מדובר ברמת קרינה גבוהה. אם המטרה היא לקבוע מיקום יחסי לסטרוקטורות אנטומיות או אחרות, ניתן להסתפק ברמת דיוק סטנדרטית ולעתים אף נמוכה, low-dose.
סריקה בשדה קטן ב mode-endo שווה בערך לסריקה הדומה לסטטוס מקביליות מלא. בסריקה בשדה קטן ב Low-dose מדובר ברמת קרינה הדומה ל כ 3 צילומים פרי-אפיקלים. למרות שמדובר ברמות קרינה נמוכות, יש עדיין לצמצם את כמות הקרינה המצטברת השנתית של המתרפא.
מה מגבלות הסיטי הדנטלי, CBCT
הבנת מגבלות הסריקה תאפשר לרופא להבין ולתרגם נכון את הממצאים. איכות הסריקה תלויה בגורמים רבים. הגורמים העיקריים הם:
- סוג המכשיר ורמת המיומנות של המפעיל שלו
- הקפדה על חוסר תזוזה במהלך הסריקה (יש צורך בתרגול הפסקת נשימה וקשירה של הראש)
- כמות השחזורים המתכתיים בסמוך לאזור המטרה.
לפני ההפניה יש לוודא כי למכון הצילום יש מכשיר סריקה שיש לו שדה קטן ושהמפעיל יודע למקם את מרכז השדה על השן המבוקשת (אחרת, הוא עלול לבצע תיקונים, סריקות נוספות ותפירתן, הצמדתן, אחת שנייה). המכשירים הקיימים היום לא מאפשרים לאתר סדק. לעתים, ניתן, לפי כמות העצם הפריפרית לשן, להעריך כי קיימת סבירות גבוהה כי סדק אכן קיים. יש להבין שרמת הרזולוציה היום אינה מסוגלת להדגים עובי דק של עצם קורטיקלית בוקלית לשורש, מצב שעלול להטעות ולהיחשב כסימן ל VRF.
בסיטי דנטלי, CBCT, קיימים גם אזורים טבעיים קטנים רדיולוצנטים שעלולים להיחשב בטעות דלקת סב-חודית. במידה ונחשוד בניקוב של יתד מתכתי, יתכן ונתקל בהפרעה הסמוכה לקצה היתד, מצב שיקשה עלינו באבחון הניקוב. כאשר מידת התזוזה במהלך הסריקה גבוהה וכמות שחזורים מתכתיים גם היא גבוהה, נקבל לעיתים כמות הפרעות משמעותית שלא תאפשר אבחון אמין של הסריקה כולה.
האם הצילום הפרי-אפיקלי מספיק כדי לתכנן תוכנית טיפול אנדודונטית במקרה הזה?
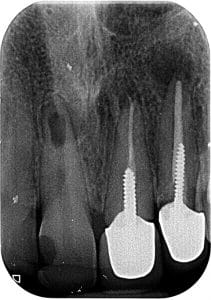
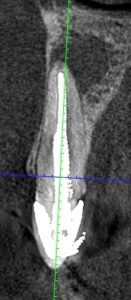
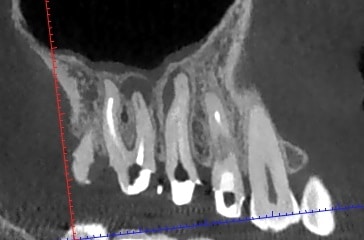
לצורך תכנון גישה כירורגית , אפיסקטומי, יש להבין את מיקום קצה השורש בשן #22, הקף הדלקת במימד העומק בשן זו וכן את מהות ומיקום הרקמה הסופגת בשן #11. מיקום פלטינלי, הינו מסובך יותר לסילוק תוך כדי ניסיון שימור חומר השן המרבי.
עיתוי ההפנייה לסיטי דנטלי, CBCT
מקרים בהם קיימת אנטומיה חריגה הם מקרים קלאסים לביצוע סריקה לפני גישה לביצוע טיפול שורש. אבל רציתי לבחון מספר מקרים קלינים סטנדרטים בהקשר של עיתוי הסריקה. האם לבצע סריקה מקדמית, במהלך הטיפול או לאחריו.
- כאשר קשה להגיע לאבחנה של סטטוס סב-החוד בעזרת צילום פרי-אפיקלי, יש אינדיקציה לבצע סיטי דנטלי. חשוב להבין כי צילום הביקורת יעשה תמיד באותה השיטה שבוצע הצילום האבחנתי, משמע…אם אבחנו דלקת סב-חודית בסיטי, סביר ביותר כי נזדקק גם לסיטי ביקורת כדי לקבוע האם קיים ריפוי או חוסר ריפוי. במקרים רבים יהיה עלינו להשוות בין הדמיות מאותו סוג.
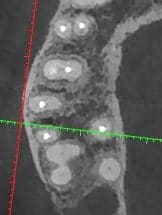
- סריקה לפני ביצוע טיפול בטוחנת עליונה יאפשר (במצבים ללא אובליטרציה משמעותית) במהלך בחינת החתכים האקסיאלים לקבוע האם יש תעלה MB אחת או שתיים. זה יאפשר לרופא לדעת האם לבצע קידוח מתאים לכיוון מפתח MP או שאין בכך צורך ויש בכך סיכון לניקוב מיותר. זו הגישה האמריקאית. לדעתי, אין בכך צורך. יש לבצע טיפול ובמהלכו לנסות ולבדוק קיום תעלה MP. רק במקרים בהם היא לא מאותרת ויש חשד לקיומה (חוסר מרכוז הפוצר בתעלה בצילום דיסטו-רדיאלי), ניתן להפנות את המתרפא לסריקה.
- מקרה נוסף בו כדאי לבצע הפנייה לסיטי דנטלי במהלך טיפול הוא ניסיון איתור תעלה. קידוח עמוק עלול להוביל לניקוב. ביצוע צילומים פ"א במהלך ניסיון איתור התעלה נחוץ אך אינו נותן לנו מידע מהימן על מיקום במימד B-P. לפני ההפניה לסיטי, יש לוודא שעומק הקידוח מספיק עמוק ורחוק משולי כתר מתכתי (במידה וקיים). במקרים של אובליטרציה משמעותית של הלשכה עדיף, לדעתי, לבצע סריקה לאחר ביצוע קידוחים סמוך למפתחי התעלות המשוערות. בחינת הסיטי תאפשר למקם את קצה הקידוח יחסית למיקום המפתח בפועל. הפנייה לפני ביצוע כל ניסיון איתור תהיה פחות אפקטיבית.
- ביצוע מקדמי של סיטי לפני אפיסקטומי, אינו נחוץ בכל מקרה אבל יכול לבטל אי וודאות במקרים רבים. מיקום קצה השורש יכול להיות מונח רחוק מהעצם הבוקלית, מצב המקשה על ביצוע הניתוח. מבנה שורש MB יכול להיות "פשוט" (2 תעלות מתחברות בשורש אחד) או מסובך (שני שורשים נפרדים). שורש DB יכול להיות עם חיבור לשורש פלטינלי, מצב מסובך בהרבה מהמבנה הסטנדרטי.
שן #25 סימפטומטית. האם לבצע טיפול חוזר או אולי אפיסקטומי?
צילום אבחנתי
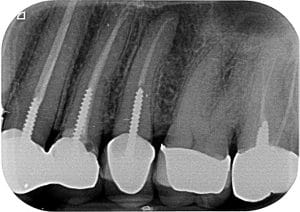
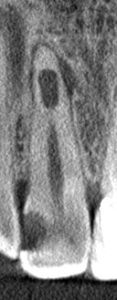
במידה וניגש למקרה באופן קלאסי, נקבע צורך בביצוע טיפול שורש חוזר. יתכן ונציין בפני המתרפא כי קיים במקרה זה סיכון מוגבר להעברת חומרים מאפקס השן אל הסינוס עקב חשד לקירבה אנטומית. (אך נציין כי בדר"כ מיקום האפקס בוקלית לסינוס ומדובר כנראה בחפיפה רנטגנית)
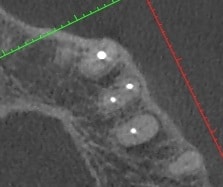

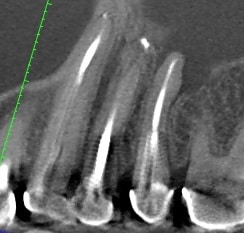
ביצוע הסיטי מאפשר להבין כי בשליש אמצעי של השורש יש פיצול לשתי תעלות. מצב זה מוריד פרוגנוזה בביצוע חידוש טיפול שורש מפני שקיים ספק האם ניתן יהיה להכין ולאטום באופן יעיל את שתי התעלות האפיקליות. הסיטי מראה גם קומיוניקציה מלאה לסינוס, מצב המגביר סיכון לסיבוך במהלך חט"ש (העברת חומרים) וכן במהלך אפיסקטומי). קיים גם סיכון לאורו-אנטרל פיסטולה שתתרחש לאחר עקירה.
השאלה מתחדדת משמעותית לאחר הסיטי לגבי אופן הפעולה הנכון ביותר לריפוי סב-חודי.
אובליטרציה - איתור מיקום תעלה יחסית לאזור קידוח אולטרסוני עמוק
שן #11 עם הדבקת כותרת זמנית בעזרת פינים
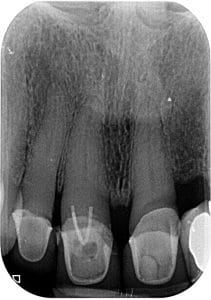
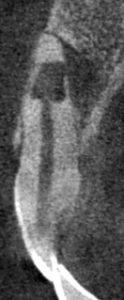
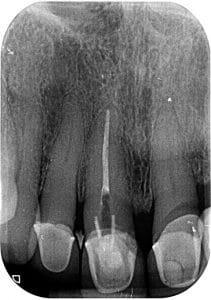
צילום פ"א נראה ממורכז לטרלית אך יש תחושה לסייה בוקלית
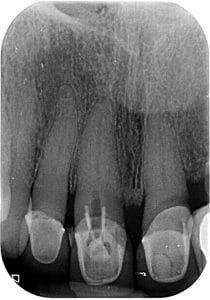
אכן קיימת סטייה בוקלית
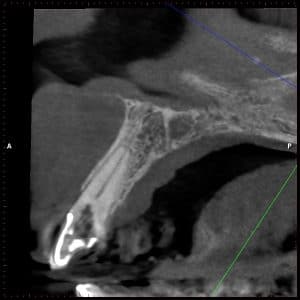
צילום סופי
כותרת השן נשברה עד גובה החניכיים והודבקה זמנית בעזרת פינים פרה-פולפרים. יש צורך לבצע את טיפול השורש ללא פגיעה בשלמות השחזור הזמני תוך התגברות על אובליטרציה כותרתית של התעלה. אוריינטציית הכותרת היתה שונה מזו של השורש, דבר שהוביל לסטייה בוקלית, ומכאן הצורך בביצוע סיטי דנטלי.
פענוח הסיטי הדנטלי
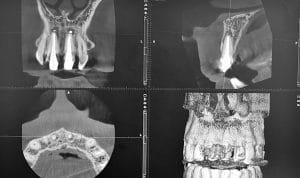
חשוב לדעת כי הרופא המפנה אחראי לפענח את נפח הסריקה המלא אליו הופנה המתרפא. הפנייה לסריקה בשדה קטן, מקטינה את אזור האחריות וממקדת את הרופא לאזורים בהם הוא מתמחה.
קיימת עדיפות לבצע את פענוח הסריקה בתוכנת הדמיה ייעודית ולא להסתמך על ההדפסים במבוצעים ע"י מכון הרנטגן. התוכנה מאפשרת לבחון את הסריקה ברמת רזולוציה גבוהה יותר, לבחון כל אלמנט ב 3 מימדים ולבצע הגדלה של אזורי עניין ייחודיים.
את ההדפסים הדיגיטלים (החתכים) ששולח המכון, ניתן לשמור לצורך תעוד. יש לדרוש מהמכון להפיק את החתכים לאחר יישור השן לפי ציר אורך כל שורש בנפרד. כמו כן, להפיק חתכים בשלושת המימדים אקסיאלי, סגיטלי ופרונטלי כך שהמרחק בין חתך וחתך הוא מינימאלי. אני חושב שמיותר לבצע הדפסה בפועל על נייר ויש להסתפק בקובץ PDF.
לסיכום הדברים
התמונה התלת-ממדית אפשרה לי במקרים רבים לדעת מול מה אני עומד לפני ביצוע הטיפול, בין אם הוא טיפול שורש רגיל או כירורגי, אפיסקטומי. הצגתי מקרים בהם ביצעתי את הסריקה במהלך הטיפול, לצורך איתור תעלה במקרים של אובליטרציה ואנטומיה מסובכת. כאשר האבחנה נשענת על חתכי סיטי דנטלי, יש להשוותם בביקורת לחתכי סיטי דומים ולכן ישנה משמעות רבה והולכת לקביעת סטנדרטים לריפוי רנטגני בסיטי דנטלי.
חשוב להבין כי יש לקבוע, לפני ההפנייה לביצוע הסריקה, כי היא תוביל לשיפור משמעותי ביכולת האבחנה ובכך תשנה את החלטת הטיפול ו/או את אופן הטיפול. הבנת מגבלות מכשיר ה CBCT ובעיקר ההפרעות המטשטשות אזורי מיקוד ועניין, ימנעו הפניות מיותרות, בעיתוי שגוי ובפרמטרים עם "מחירי קרינה" גבוהים מהדרוש.
ככל שרמת חדות הסריקה תעלה ורמת הקרינה הדרושה תרד, כך יהפוך, עם הזמן, הסיטי הדנטלי לכלי רוטיני לפני, במהלך ולאחר כל פרוצדורה אנדודונטית.
המקום סימפטומטי. האם ברור לכם מהצילום שבוצע במרפאה המפנה מדוע?. ומה לגבי הצילום שביצעתי לפני תחילת הטיפולים החוזרים? בבדיקת הסיטי האבחנתי ניתן לאתר תעלות בשן #15 ו ב MB של #16 שלא טופלו. ניתן גם לחשוד בפיצול בקצה התעלה MB לשתיים. האם צילום פרי-אפיקלי יתאים כצילום ביקורת?
יש להשוות את אותו מודול צילום בביקורת ולכן בוצע לאחר כ 8 חודשים סיטי ביקורת. ריפוי מלא בשן #15 ומגמת ריפוי ב #16.