מטרת מאמר זה אינה להחליף את עקרונות ביצוע האנמנזה הרפואית אלא להעלות מספר "מוקשים", תפיסות מוטעות וטעויות נפוצות במהלך ביצוע האבחון הראשוני לפני החלטה על ביצוע טיפול שורש או חידוש טיפול שורש.
ההחלטה לבצע טיפול שורש (או חידוש טיפול שורש) הינה החלטה "גורלית" ובלתי הפיכה. במידה מסוימת, היא כוללת בתוכה הוצאה כספית ומסכת טיפולים נוספים מיידיים. כמו כן, ישנם סיבוכים במהלך טיפול שורש שיכולים להוביל את המתרפא, לתוכנית טיפול מורכבת בהרבה מזו שתוכננה לראשונה.
עם צבירת הניסיון, אנו נוטים לבצע "אבחנת בזק" מקדמית כבר עם היכנסו של המתרפא בדלת (או מהשיחה איתו בטלפון). ובמהלך התשאול הקצרצר, מאמתים את ההשערה וניגשים ישירות לביצוע הטיפול. ברוב המקרים ההחלטה תהיה נכונה.
במספר מועט מהמקרים, אך עם אי נעימות רבה, הטעות תגרום לנו לבצע טיפול שורש שלא לצורך.
בואו נבחן מספר טעויות נפוצות בתחום האנדודונטי
החלטת טיפול שגויה – קושי באבחנה
אבחנה אנדודוננטית הינה קשה ומורכבת מאיסוף "רמזים" דקים, סימנים וסימפטומים. הכלים האבחנתיים שלנו גסים ומיושנים.
חוסר תחושה טרמלית יכולה להתפרש כנמק מוך (המחייב ביצוע טיפול שורש) או כמצב של מוך תקין ויטלי שעבר אובליטרציה כותרתית.
רגישות לניקוש יכולה להצביע על דלקת סב-חודית (מצב המחייב ביצוע טיפול שורש או חידוש טיפול שורש) או לחילופין להצביע על סינוסיטיס או דחיסת מזון (מצב בו יש ליצור משטח מגע משופר)
הארה: כיוון ומיקום ההקשה אינו מלמד על מיקום וסיבת הדלקת. לא נוכל למשל, להבדיל האם הבעיה פריודונטלית או אנדודונטלית.
כאבים בלעיסה יכולים להצביע על סדק כותרתי, מצב המחייב טיפול רדיקלי (טיפול שורש או אפילו עקירה) או מצד שני יכולים להעיד על חשיפת דנטין, שחזור קומפוזיט חדש עם מיקרו-רווח או שחזור לקוי שהתנתק, מצב הדורש תיקון שמרני בלבד.
כיס עמוק פריודונטלי יכול להעיד על VRF, מצב של סדק שמחייב עקירת שורש או השן כולה, או יכול להעיד מחד על פגם פריודונטלי הדורש טיפול פריודונטלי בלבד או מאידך על אבסס סב-חודי עם סינוס טרקט (הפרשה) דרך כיס החניכיים (מצב המחייב חידוש טיפול שורש או אפיסקטומי)
גם לתלונת המתרפא יכולה להיות פרשנות שונה. רגישות מוגברת לקור יכולה להעיד על תהליך ריפוי תקין (דלקת מוך הפיכה) למשל לאחר שחזור חדש או יכולה להעיד על תהליך שעלול לעבור החמרה לכאבים חזקים (דלקת מוך בלתי הפיכה הדורשת טיפול שורש)
בזמן כתיבת המאמר קיבלתי טלפון מיוסף שעדיין כאוב למרות התחלת טיפול שורש שעבר בשן 47#. הוא אמר למזכירה מייד בסיום הטיפול כי המקום עדיין כואב למרות ההרדמה. עכשיו כואב לו מאד בשתייה רגילה, בעיקר בלסת העליונה. אלחוש ממוקד, בייחוד אינטרה-ליגמנטרי, יכול למקד אותנו לאזור של 2-3 שיניים. כך גם בדיקת קידוח (drill test) ללא אלחוש, יכולה לאמת נמק מוך. הפסקת כאב לאחר אלחוש היא אינדיקציה חשובה שאנחנו בכיוון הנכון.
המלצה: אלחוש הוא כלי עזר חשוב במיקוד הכאב המוקרן. גם קידוח ללא אלחוש בעל אותה חשיבות.
הטעות הנפוצה ביותר, בה אני נתקל, בתחום הקושי האבחנתי, הוא טיפול אוטומאטי תוך כדי דילוג על שלבים קריטים. למשל, בדיקת קור מהירה מידי שלא כוללת מספיק שיניים סמוכות ושן הומולוגית (במקרים רבים דילגו על בדיקה זו). מספר צילומים נמוך מהדרוש (במקרים מסובכים) ובאיכות נמוכה. חוסר העמקה באנמנזה מפאת חוסר זמן או בטחון באבחנה "הסבירה ביותר". מטופלים אלו נשארים עם התלונה העיקרית למרות מספר טיפולי שורש באזור הכאב המוקרן.
המלצה : כשהאבחנה אינה ברורה, עדיף להמנע מטיפול ולהפנות למומחה לטיפולי שורש או למרפאת כאב.
טיפול שורש פרבנטיבי תמיד לפני ביצוע כתר או גשר
אין ספק שהחשש של הרופא שמתכנן השחזה של שן לפני שיקומה מוצדק. זה מאד מתסכל ששן מפתחת דלקת מייד לאחר הדבקת הכתר/גשר הסופי. ביצוע טיפול שורש פרבנטיבי מתאים למקרה שהחשד מבוסס או שיש צורך ברטנציה פנימית של המבנה.
חשוב לזכור כי טיפול שורש היא פרוצדורה עם סיבוכים וקשיים שאינם מבוטלים ולכן יש תמיד לבדוק את רמת הסיכון בביצוע טיפול השורש ובין רמת הסיכון להתפתחות דלקת.
ישנם גורמים רבים המשפיעים על הסיכוי להתפתחות נמק בשן (חומר שן שארי, פרוצדורות קודמות, חימום השן במהלך ההשחזה ועוד) אבל יש לשים לב לנקודה חשובה שאינה תמיד בפוקוס והיא זיהום.
השן תוכל להתגבר בדר"כ על גירוי כימי, מכאני או טרמלי ריגעי אך זיהום מהווה גירוי מתמשך ולכן יש לשים דגש על איטום הטובולי הדנטינלים לאחר ההשחזה ושמירת האיטום ע"י שיקום זמני מותאם היטב.
כתר זמני, שנופל באופן רוטיני, משמעו חדירת רוק וזיהום מתמשך, מצב המעלה משמעותית את הסיכון להתפתחות דלקת ונמק עתידיים.
המלצה : יש לאטום את הדנטין לאחר השחזת השן ולהתאים שיקום זמני רנטנטיבי
חידוש טיפול שורש כשיש דלקת ועקירה בכל כישלון
לא בכל מקרה כדאי לבצע חידוש טיפול שורש. יש לבחון האם ניתן להגיע לקצה השורש. במקרים בהם יש סטייה או מדרגה או מכשול כלשהו, אין טעם לעשות חידוש טיפול שורש באופן רוטיני. הכנסתם את המתרפא/ה לפרוצדורה סתמית, יקרה (יש להכין מבנה וכתר חדשים) מיותרת ועם פרוגנוזה נמוכה.
בכל מקרה של דלקת, יש תמיד לבחון את הסיבה לכישלון הטיפול ולהעריך האם לחידוש טיפול שורש רגיל או לחידוש טיפול שורש כירורגי – אפיסקטומי, יש סיכויי הצלחה טובים יותר. יש מקרים בהם יש צורך לבצע את שניהם, ולעיתים אין טעם לא בזה ולא בזה.
כל פעולה שהיא "רוטינית" או אינסטנקטיבית" היא פסולה ויש לבחון את המקרה הספציפי ולא להסתמך על סיכויי ההצלחה בספרות הכללית.
המלצה: יש להשוות תמיד בין שתי חלופות שימור- חידוש טיפול שורש רגיל וחידוש טיפול שורש כירורגי – אפיסקטומי.
ביצוע ניסיון טיפול שורש בשן ברמת קושי גבוהה
ניסיון טיפול בשן ברמת קושי העולה על מיומנותו של הרופא הספציפי יכולה להתרחש, בדר"כ, באחת משלוש דרכים : 1. הדמייה רנטגנית לקויה 2. החלטה של הרופא המטפל "לנסות" ואם לא יצליח, יפנה למומחה. 3. "אין בררה" – היה צריך לתת מענה לכאבים.
חשוב להבין שהמצב המיטבי, עבורנו "המומחים" הוא מצב בו אנו הראשונים לבצע את הטיפול. לכן, במצב האחרון ("אין בררה") יש לבצע פולפוטומי כעזרה ראשונה, בלי הכנסת פוצרים אל התעלות. קיטוע מוך מסלק את אזור החישה ומשאיר רקמה ויטלית (כלומר את מערכת ההגנה) בתעלות.
במקרים של אובליטרציה משמעותית, גם הכנסת פוצר דק בתעלה, יכול להוביל ליצירת סטייה ומדרגה שקשה מאד להתגבר עליהם לאחר מכן.
תוכלו להתרשם מטופס הניתן לסטודנטים כדי להעריך את רמת הקושי של הטיפול שעומד לפניכם. יש להתאים את רמת הקושי לרמת המיומנות של הרופא המטפל.
רמת הקושי הראשונה מתאימה גם לרופא הצעיר. רמת הקושי הבינונית היא אתגר גם עבור רופא כללי מיומן ורמת הקושי הגבוהה תהווה אתגר גם עבור המומחה המיומן.
המלצה : יש להתאים את רמת הקושי של טיפול השורש לרמת המיומנות של הרופא המטפל
אי התאמת סוג ההדמייה הרנטגנית לצורך האבחוני
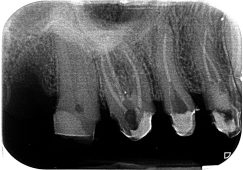
מערכות ההדמייה הרנטגניות משתכללות אבל יש לזכור שה Gold-Standard לפני התחלת טיפול שורש הוא עדיין הצילום הפרי-אפיקלי. ניתן לבצע את הצילום באוריינטציה אורתו-רדיאלית גם במימד הורטיקלי וכך לדמות צילום נשך, שבמקרים רבים דרוש לצורך קבלת התמונה הרנטגנית המלאה. ארחיב קצת על צילום הנשך.
לצורך ביצוע אבחנה אנדודונטית יש תמיד לשקול לבצע גם צילום נשך. צילום זה יאפשר לנו להבין האם הלשכה מסויידת ומה עומק רצפתה וזאת כדי למנוע קידוח עמוק מידי וניקוב או רדוד מידי והשארת שכבת דנטין אובליטרטיבי ורקמת מוך על רצפת השן. צילום הנשך יאפשר לנו לאתר עששת הצמודה ללשכה, מצב המחייב הסרתה ובניית קיר חדש לפני ביצוע חלל הגישה. כמו כן, ייתן לנו את גובה העצם הצווארית, כלומר, יאפשר לנו להעריך האם יש דחיסת מזון או בעייה פריודונטלית המדמה בעיה אנדודונטית.
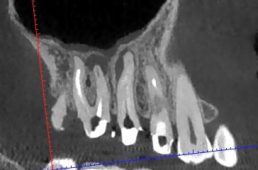
צילום ה CBCT השתכלל ומאפשר לנו, במכוני צילום מסוימים, לבצע סריקה ב mode-Endo (אלגוריתם ייעודי) של שדה קטן (3 שיניים לערך) ובכך להוריד את רמות הקרינה אליהן נחשף המתרפא. תמיד כדאי לבדוק האם המתרפא ביצע כבר סיטי באזור. בחינת הסיטי תאפשר לנו להכיר את אנטומית השן (מספר התעלות למשל) לפני ביצוע טיפול השורש. אנו נפנה לסיטי, לפני ביצוע טיפול במקרים חריגים לאחר הערכה קפדנית של התועלת בכך.
בצילום פרי-אפיקלי נוכל לחשוד במכשיר שבור באחת מתעלות השורש המזיאלי בדיוק באזור החשוד כנקודת החיבור בין שתי התעלות. האם המכשיר ניתן להוצאה או לעקיפה? את זאת נוכל עכשיו להסביר למתרפא לפני תחילת הטיפול. הבנה עמוקה יותר של המבנה האנטומי, ניתן להשיג ע"י ביצוע סיטי בשדה קטן (של 3 שיניים). רמת ההבנה שלנו של הבעיה עלתה משמעותית וכך גם ההבנה של אופן הפתרון וסיכויי ההצלחה.
צילום הפנורמי יכול לכוון אותנו למיקום מוקדי דלקת גדולים. הוא אינו יכול לשלול מוקדי דלקת קטנים ובמיוחד אלו הנמצאים באזורים בעלי הפרעות נפוצות. ניתן למשל לראות שיש בעיה בשן 36#. אם נסתמך על צילום זה בלבד, נתחיל בחידוש טיפול שורש באופן עיוור כמעט.
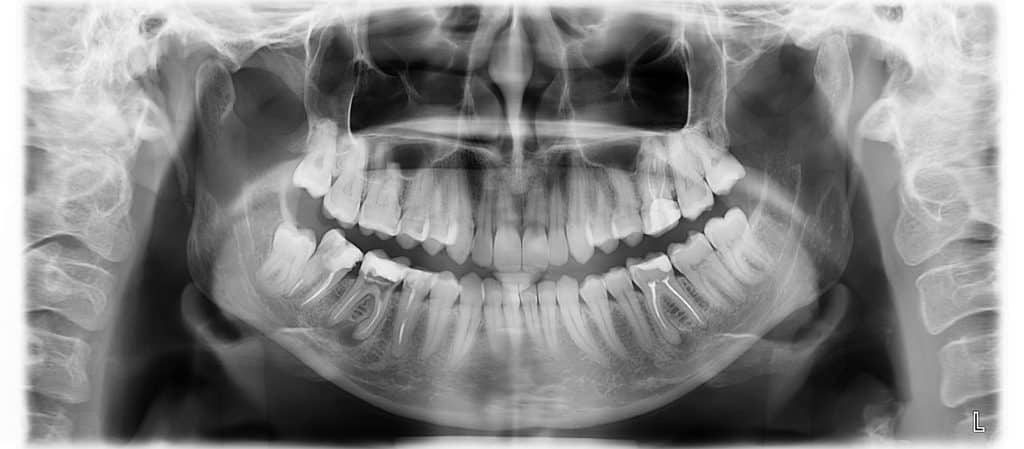
אין להסתמך על פנורמי לצורך הכנת תוכנית טיפול
צילום פנורמי, גם הוא התחדד לאור השיפורים הטכנולוגים, אך עדיין מהווה אמצעי הנותן לנו מבט על (ממעוף הציפור) ולא תמונה חדה ומדויקת של השן האמורה. צילום זה, לדעתי, לא יכול להחליף את ביצוע הנשכים והצילומים הפרי-אפיקלים (של שיניים עם טיפולי שורש) בביקורת התקופתית. הפנורמי יכול להעלות חשד לבעיה אך ההפרעות והעיוותים בו רבים ואינם מאפשרים שלילת עששות ודלקות סב-חודיות.
ביצוע אבחנה אנדודונטית כאשר עומדים לרשותנו צילומים באיכות נמוכה, מזוויות שגויות, או צילומים שאינם מתאימים (כמו פנורמי בלבד) או שאינם מספיקים (ללא ביצוע סיטי אבחנתי) יובילו אותנו לטעות באבחנה האנדודונטית והחלטת טיפול שגויה.
המלצה : להוסיף לצילומי הנשך בביקורות השנתיות גם צילום פ"א מקבילי לכל שן עם טיפול שורש.
במצבים מיוחדים יש להפנות לסיטי בשדה קטן כדי לשפר את יכולת האבחנה
מעקב אם הנגע קטן, עקירה אם הנגע גדול ובאמצע …אנטיביוטיקה
גודל האזור הדלקתי, כפי שמופיע בצילום הרנטגן, משפיע על החלטת הטיפול של הרופא המטפל. הקדשתי לנושא זה, השפעת גודל הדלקת על פרוגנוזת הטיפול וכן על החלטת המטפל, מאמר נפרד.
ישנם כמה עקרונות שצריך לזכור :
- נגע קטן יהפוך לגדול ככל שנמתין ולא נטפל
- במהלך ההמתנה יתרחשו תהליכים שיקשו על שימור השן
- התלקחות עם כאבים שנרגעת לאחר מתן אנטיביוטי מחייבת ביצוע טיפול
- גם כשהדלקת גדולה, סיכויי הצלחת הטיפול המשמר טובים
- שימור שן טבעית עדיף על עקירה גם לרופא המטפל וגם למטופל.
המלצה : אזור רדיולוצנטי סב-חודי (קטן כגדול) הוא דלקת פעילה ולא "צלקת" או ממצא שניתן להתעלם ממנו
נסכם
רציתי להעלות על הכתב מספר דוגמאות נפוצות, בהן אני נתקל באופן יום יומי ולשים עליהן את הפוקוס.
כאב מוקרן דורש, לעתים, זמן כיסא ארוך. אלחוש יכול לשמש לכם כעזר, כך גם קידוח ללא אלחוש. בצעו קיטוע מוך מלא ולא "אקסטרפציה" כעזרה ראשונה. צילומים איכותיים יכוונו אתכם לכיוון הנכון ויתנו לכם הגנה מדיקולגאלית בעוד שצילומים גרועים יטעו אתכם. אל תימנעו מטיפול בדלקת, בין אם היא "קטנה" ובין אם היא "גדולה". בצעו טיפולי שורש לפי רמת המיומנות שלכם. יש בזה פגיעה כלכלית רגעית, אל יש בזה יתרון ארוך טווח לשמכם כרופאים ומכאן גם רוווחה כלכלית עתידית. אל תיתפסו להרגלים. לא כל כשלון טיפול שורש דורש חט"ש, לא כל חט"ש דורש עקירה ולא כל כתר דורש טיפול שורש פרבנטיבי.
אני מאחל לכם הצלחה